

รอยัล ฟิลิปส์ (NYSE: PHG, AEX: PHIA) องค์กรชั้นนำด้านเทคโนโลยีเพื่อการดูแลสุขภาพระดับโลก เผยผลสำรวจด้านเฮลท์แคร์ Future Health Index (FHI) 2025 ซึ่งจัดทำขึ้นเป็นปีที่ 10 ติดต่อกัน โดยรายงานผลสำรวจนี้ได้รวบรวมข้อมูลเชิงลึกจากบุคลากรทางการแพทย์กว่า 1,900 คน และผู้ป่วยกว่า 16,000 คน จาก16 ประเทศทั่วโลก อาทิ สหรัฐอเมริกา เนเธอร์แลนด์ ออสเตรเลีย ญี่ปุ่น อินโดนีเซีย และเกาหลีใต้ เป็นต้น โดยชี้ให้เห็นว่าถึงแม้ผลตอบรับการใช้เทคโนโลยี AI ในระบบสาธารณสุขในภูมิภาคเอเชียแปซิฟิกจะค่อนข้างไปในเชิงบวก แต่ยังมีความกังวลในแง่ความมั่นใจและการนำไปใช้

นายแจสเปอร์ เวสเตอร์ริงค์ รองประธานอาวุโสและกรรมการผู้จัดการ ฟิลิปส์ ประเทศญี่ปุ่น และรักษาการประธานและกรรมการผู้จัดการ ฟิลิปส์ ประจำภูมิภาคเอเชียแปซิฟิก กล่าวว่า “ความจำเป็นของการใช้เทคโนโลยี AI สูงขึ้นอย่างไม่เคยมีมาก่อน เมื่อผลสำรวจแสดงให้เห็นว่าผู้ป่วยต้องรอพบแพทย์เฉพาะทางนานกว่า หนึ่งเดือน ในขณะที่บุคลากรทางการแพทย์บางส่วนต้องเสียเวลาทำงานทางคลินิกไปราว 4 สัปดาห์ต่อปี เนื่องจากข้อมูลผู้ป่วยไม่ครบถ้วน ดังนั้น AI จึงมีบทบาทสำคัญที่เข้ามาช่วยให้บุคลากรทางการแพทย์สามารถรักษาผู้ป่วย ได้เร็วขึ้น ตัดสินใจได้ดีขึ้น และตอบสนองต่อความต้องการของผู้ป่วยได้รวดเร็วขึ้น เพื่อยกระดับการดูแลรักษาผู้ป่วยให้มีประสิทธิมากขึ้นแก่ผู้คนจำนวนมากขึ้นเช่นกัน”
ผลลัพธ์ที่ไม่มีประสิทธิภาพจากการรักษาผู้ป่วยล่าช้า ตัวเร่งให้เกิดการใช้เทคโนโลยี AI
จากผลสำรวจพบว่า ผู้ป่วยในภูมิภาคเอเชียแปซิฟิก 2 ใน 3 (66%) ใช้เวลาในการรอพบแพทย์เฉพาะทางถึงเดือนครึ่ง ซึ่งระยะเวลารอคอยเฉลี่ยสูงถึง 47 วัน โดยผู้ป่วยในภูมิภาคเอเชียแปซิฟิก 1 ใน 3 (33%) ระบุว่าอาการของพวกเขาแย่ลงจากความล่าช้าในการพบแพทย์ และผู้ป่วย 1 ใน 4 (25%) ต้องเข้ารับการรักษาในโรงพยาบาลเนื่องจากรอพบแพทย์นานเกินไป
เทคโนโลยี AI มีศักยภาพในการยกระดับการให้บริการทางการแพทย์ และช่วยปรับปรุงผลลัพธ์การรักษาผู้ป่วยในภูมิภาคเอเชียแปซิฟิก
· 81% ของบุคลากรทางการแพทย์ในภูมิภาคเอเชียแปซิฟิกเชื่อว่า เทคโนโลยีดิจิทัลเฮลท์อย่าง AI และระบบวิเคราะห์เชิงคาดการณ์ น่าจะช่วยลดจำนวนผู้ป่วยที่ต้องเข้ารับการรักษาในโรงพยาบาลในอนาคตได้
· 86% ของบุคลากรทางการแพทย์ คาดว่าเทคโนโลยีเหล่านี้จะช่วยลดอัตราการทำหัตถการแบบเร่งด่วน หรือการรักษาแบบฉุกเฉินได้
· 89% ของบุคคลากรทางการแพทย์ เชื่อว่าเทคโนโลยี AI และระบบวิเคราะห์เชิงคาดการณ์จะสามารถช่วยชีวิตผู้ป่วยจากการเข้ารับการรักษาตั้งแต่เนิ่นๆ
ความท้าทายด้านบุคลากร และด้านข้อมูลผู้ป่วย ดันให้เทคโนโลยี AI เป็นตัวช่วยสำคัญ
3 ใน 4 (76%) ของบุคลากรทางการแพทย์ในเอเชียแปซิฟิกระบุว่าพวกเขาเสียเวลาสำคัญทางคลินิก เนื่องจากข้อมูลผู้ป่วยไม่ครบถ้วนหรือไม่สามารถเข้าถึงได้ และเกือบ 1 ใน 3 (31%) ของบุคลากรทางการแพทย์กลุ่มนี้ยังระบุว่าพวกเขาเสียเวลาทางคลินิกมากกว่า 45 นาทีต่อ 1 กะการทำงาน หรือคิดเป็นเวลารวมถึง 23 วันต่อปีต่อบุคลากรแต่ละคน ขณะเดียวกัน 2 ใน 5 (39%) ของบุคลากรทางการแพทย์กล่าวว่าปัจจุบันพวกเขามีเวลาในการดูแลผู้ป่วยน้อยลง แต่ต้องใช้เวลามากขึ้นในงานด้านเอกสารเมื่อเทียบกับเมื่อ 5 ปีก่อน
ปัจจัยเหล่านี้ซ้ำเติมปัญหาด้านบุคลากรทางการแพทย์ในภูมิภาคเอเชียแปซิฟิกให้แย่ลงกว่าเดิม องค์การอนามัยโลกคาดการณ์ว่าภายในปีพ.ศ. 2573 เฉพาะในภูมิภาคเอเชียตะวันออกเฉียงใต้จะขาดแคลนบุคลากรทางการแพทย์ถึง 6.9 ล้านคน หรือคิดเป็น 40% ของปัญหาการขาดแคลนบุคลากรทางการแพทย์ทั่วโลก1

จากผลสำรวจบุคลากรทางการแพทย์กว่า 300 คน พบมีความกังวลหลายประการ หากไม่มีการนำเทคโนโลยี AI มาใช้
· 45% กังวลเกี่ยวกับจำนวนผู้ป่วยตกค้างที่เพิ่มขึ้น
· 42% กังวลถึงการเผชิญภาวะหมดไฟในการทำงานที่เพิ่มขึ้น จากภาระงานด้านเอกสาร
· 40% กังวลว่าจะไม่สามารถให้การรักษาที่ทันต่อยุคสมัย
ขจัดความกังวลของบุคลากรทางการแพทย์และผู้ป่วย ตัวแปรสำคัญสู่การใช้เทคโนโลยี AI ในวงกว้าง
บุคลากรทางการแพทย์ในภูมิภาคเอเชียแปซิฟิกถึง 81% มีส่วนร่วมในการพัฒนาเทคโนโลยีภายในองค์กรของตัวเอง อย่างไรก็ตาม 39% ของบุคลากรทางการแพทย์ยังเห็นว่าเทคโนโลยีที่ถูกพัฒนาขึ้นมานั้นไม่สามารถตอบโจทย์ ความต้องการของพวกเขาได้ นอกจากนี้ ข้อกังวลในด้านความน่าเชื่อถือของเทคโนโลยียังเป็นปัจจัยสำคัญ โดย 71% กังวลเกี่ยวกับความรับผิดต่อกฎหมายจากการใช้เทคโนโลยี AI ในขณะที่ 66% กังวลเกี่ยวกับข้อมูลที่ไม่เป็นกลางในระบบที่ใช้ AI อาจส่งผลให้การรักษาและผลลัพธ์ไม่ถูกต้องได้ ในกลุ่มผู้ป่วยถึง 75% ยอมรับต่อการใช้เทคโนโลยีที่เพิ่มมากขึ้น หากสามารถช่วยขยายโอกาสในการเข้าถึงระบบสาธารณสุขและเป็นประโยชน์ต่อพวกเขา แต่กว่าครึ่ง (51%) กังวลเกี่ยวกับการถูกลดเวลาในการเข้ารับคำปรึกษาจากแพทย์แบบตัวต่อตัว และอีก 54% กังวลเกี่ยวกับความปลอดภัยของข้อมูลหากมีการนำเทคโนโลยีใหม่ๆ เข้ามาใช้ในระบบสาธารณสุข
“ความเชื่อมั่น” คือหัวใจสำคัญสู่การปฏิวัติวงการเฮลท์แคร์ในภูมิภาคเอเชียแปซิฟิก
ผลสำรวจชี้ 84% ของบุคลากรทางการแพทย์เห็นว่าการสร้างความเชื่อมั่นในเทคโนโลยี AI ต้องมาพร้อมกับกรอบแนวทางปฏิบัติ วิธีรับมือหากเกิดปัญหา และความรับผิดทางกฎหมายที่ชัดเจน มากไปกว่านั้น บุคลากรทางการแพทย์ ยังระบุว่าการพัฒนาโซลูชั่นส์ AI ควรจะต้องมีหลักฐานพิสูจน์แน่ชัด มีความโปร่งใส และสามารถเฝ้าติดตามได้ (72%) ตามด้วยความชัดเจนในด้านความปลอดภัยของข้อมูล (51%) ในกลุ่มผู้ป่วย 3 ใน 4 (74%) มีความยินดีที่จะใช้เทคโนโลยีมากขึ้นในระบบสาธารณสุข หากจะช่วยให้พวกเขาสามารถเข้ารับการตรวจวินิจฉัยกับบุคลากรทางการแพทย์ได้ง่ายยิ่งขึ้น และหากช่วยปรับปรุงการดูแลรักษาให้ดีขึ้น (75%) ดังนั้น บุคลากรทางการแพทย์จึงมีบทบาทสำคัญในการสร้างความเชื่อมั่นระหว่างผู้ป่วยและเทคโนโลยี AI โดยผู้ป่วยส่วนใหญ่ (86%) จะรู้สึกสบายใจเกี่ยวกับการใช้เทคโนโลยี AI หากได้รับข้อมูลโดยตรงจากแพทย์ของพวกเขา ซึ่ง ตอกย้ำให้เห็นว่าแพทย์คือแหล่งข้อมูลที่น่าเชื่อถือสำหรับผู้ป่วยแม้แต่ในเรื่องเทคโนโลยี
“สิ่งสำคัญ คือ การสร้างความเชื่อมั่นในเทคโนโลยีที่ขับเคลื่อนด้วย AI ให้กับบุคลากรทางการแพทย์และผู้ป่วย ซึ่งจะช่วยให้มีการนำเทคโนโลยีไปใช้ในวงกว้างและมีประสิทธิภาพมากขึ้น ความร่วมมือของทุกฝ่ายในวงการเฮลท์แคร์เป็นส่วนสำคัญที่จะช่วยยกระดับความเชื่อมั่นและลดความกังวลในการใช้เทคโนโลยี AI และขับเคลื่อนการบูรณาการเทคโนโลยีเข้ากับระบบสาธารณสุขในภูมิภาคเอเชียแปซิฟิกอย่างรับผิดชอบและครอบคลุม” นายแจสเปอร์ กล่าวสรุป
สามารถติดตามรายละเอียดเพิ่มเติม และผลสำรวจฉบับเต็ม Future Health Index 2025 ได้ที่ Future Health Index | Philips
วันอนามัยโลก (World Health Day) ตรงกับวันที่ 7 เมษายนของทุกปี เป็นวันที่ประเทศสมาชิกขององค์การอนามัยโลกใช้เป็นโอกาสรณรงค์ให้ประชาชนและทุกภาคส่วนของสังคม ตระหนักถึงความสำคัญของสุขภาพ โดยแคมเปญหลักในปีค.ศ. 2025 นี้ “เริ่มต้นชีวิตด้วยสุขภาพที่ดี สู่อนาคตที่สดใสในวันหน้า (Healthy Beginnings, Hopeful Futures)” ทั้งนี้ เพื่อผลักดันให้ทั้งภาครัฐและองค์กรด้านสาธารณสุขร่วมรณรงค์เพื่อป้องกันและลดความเสี่ยงในการเสียชีวิตของมารดาและทารกแรกเกิด และ เพื่อให้เล็งเห็นถึงความสำคัญด้านสุขภาพและความเป็นอยู่ที่ดีของสตรีในระยะยาว
ฟิลิปส์ ร่วมรณรงค์ในวันอนามัยโลก ตอกย้ำความมุ่งมั่นในการดูแลสุขภาพของมารดาและทารก ด้วยการพัฒนาโซลูชันอัลตร้าซาวด์ที่ขับเคลื่อนด้วยเทคโนโลยี AI ซึ่งช่วยเพิ่มประสิทธิภาพในการวินิจฉัยโรคตั้งแต่ระยะเริ่มต้น การดูแลสุขภาพแบบเฉพาะบุคคล และการติดตามอาการจากระยะไกล ซึ่งจะช่วยเพิ่มโอกาสในการเข้าถึงระบบสาธารณสุขที่มากขึ้น เพื่อส่งเสริมอนาคตด้านการดูแลสุขภาพที่ดีสำหรับมารดาและทารกทั่วโลก
นวัตกรรมที่ขับเคลื่อนด้วย AI มีศักยภาพในการปฏิวัติการเข้าถึงระบบสาธารณสุขที่เหมาะสม ในปีพ.ศ. 2566 รอยัล ฟิลิปส์ (NYSE: PHG, AEX: PHIA) ผู้นำด้านเทคโนโลยีเพื่อการดูแลสุขภาพระดับโลก ได้รับทุนสนับสนุนเป็นครั้งที่สองจากมูลนิธิเกตส์ (Gates Foundation) เป็นมูลนิธิเอกชนที่ใหญ่ที่สุดในโลก จัดตั้งโดยบิล เกตส์ และเมลินดา เกตส์ เพื่อเร่งขยายการพัฒนาแอปพลิเคชันด้านสูตินรีวชที่ขับเคลื่อนด้วยเทคโนโลยี AI ผ่านการใช้เครื่องอัลตราซาวด์แบบพกพา Philips Lumify โดยเทคโนโลยี AI นี้สามารถช่วยสนับสนุนบุคลากรทางการแพทย์ในการตรวจหาพารามิเตอร์ที่สำคัญ เพื่อระบุความเสี่ยงของการตั้งครรภ์ และช่วยให้พวกเขาสามารถแนะนำแนวทางการดูแลที่เหมาะสมได้ เมื่อพร้อมใช้งาน โซลูชันอัลตร้าซาวด์ของฟิลิปส์ด้านสูตินรีเวชที่ขับเคลื่อนด้วย AI นี้ จะเข้ามาสนับสนุนการทำงานของเจ้าหน้าที่และพยาบาลผดุงครรภ์ในการเก็บข้อมูลสำคัญของมารดาและทารกในครรภ์ โดยต้นแบบปัจจุบันสามารถระบุพารามิเตอร์ที่สำคัญ อาทิเช่น อายุครรภ์และขนาดของถุงน้ำคร่ำ ซึ่งช่วยในการประเมินการตั้งครรภ์และสุขภาพของทั้งมารดาและทารกได้
ตั้งแต่ที่มูลนิธิเกตส์ให้ทุนสนับสนุนช่วงแรกในปีพ.ศ. 2564 มีการดำเนินการโครงการนำร่องในเคนยา ซึ่งส่งผลลัพธ์เชิงบวก โดยโซลูชันนี้ช่วยให้สามารถตัดสินใจด้านการดูแลสุขภาพของสตรีมีครรภ์ได้ดีขึ้นในชุมชนชนบทและพื้นที่ห่างไกล ในแต่ละวัน มีสตรีกว่า 800 คนทั่วโลกที่ตั้งครรภ์และเสียชีวิตจากสาเหตุที่ป้องกันได้i โดยเกือบ 95% ของมารดาที่เสียชีวิตในปีพ.ศ. 2563 อาศัยอยู่ในประเทศที่มีรายได้ต่ำถึงรายได้ปานกลางล่าง ในขณะที่มารดาทั่วโลกราว 287,000 คนเสียชีวิตระหว่างตั้งครรภ์จนถึงหลังคลอดii โดยสาเหตุการเสียชีวิตส่วนใหญ่มาจากภาวะแทรกซ้อนระหว่างและหลังการตั้งครรภ์ และหลังการคลอด ภาวะแทรกซ้อนเหล่านี้ส่วนใหญ่เกิดขึ้นในระหว่างการตั้งครรภ์และส่วนใหญ่สามารถป้องกันหรือรักษาได้ อาทิ การตกเลือด การติดเชื้อ ความดันโลหิตสูงขณะตั้งครรภ์ เป็นต้น ในปีพ.ศ.2563 ภูมิภาคเอเชียตะวันออกเฉียงใต้มีอัตราการตายของมารดาเท่ากับ 117 ต่อการเกิดมีชีพ 100,000 คน เมื่อจำแนกตามกลุ่มประเทศสมาชิกองค์การอนามัยโลกได้ทำการ
คาดการณ์อัตราการตายของมารดาไทยเท่ากับ 29 ต่อการเกิดมีชีพ 100,000 คน และอัตราการตายของมารดาไทยเป็นอันดับ 3 ของภูมิภาคเซียน (ASEAN) รองจากประเทศสิงคโปร์ (7 ต่อการเกิดมีชีพ 100,000คน) และมาเลเซีย (21 ต่อการเกิดมีชีพ 100,000คน)iii ทั้งนี้ การได้รับการดูแลจากบุคลากรทางการแพทย์ที่มีความเชี่ยวชาญทั้งช่วงก่อน ระหว่าง และหลังการคลอด สามารถช่วยชีวิตของมารดาและทารกแรกเกิดได้i

นายวิโรจน์ วิทยาเวโรจน์ ประธานและกรรมการผู้จัดการ บริษัท ฟิลิปส์ (ประเทศไทย) จำกัด กล่าวว่า “ฟิลิปส์ เรามุ่งมั่นที่จะส่งมอบนวัตกรรมอันทรงคุณค่า เพื่อเพิ่มโอกาสในการเข้าถึงระบบสาธารณสุข โดยเฉพาะอย่างยิ่งในพื้นที่ห่างไกล เราได้ทำงานร่วมกับพันธมิตรมากมาย เพื่อจัดการทรัพยากรและนำความเชี่ยวชาญและวิสัยทัศน์มาช่วยกันแก้ปัญหาและสร้างการเปลี่ยนแปลงที่ดียิ่งขึ้น เรามีการพัฒนานวัตกรรมและโซลูชันที่ครอบคลุมการให้บริการทางการแพทย์ระยะไกล และการสนับสนุนการทำงานของบุคลากรทางการแพทย์อย่างเต็มที่ และสำหรับวันอนามัยโลก 2025 นี้ เราจึงขอเป็นส่วนหนึ่งในการร่วมรณรงค์เพื่อการดูแลสุขภาพของมารดาและทารก เพื่อให้ทุกคนได้ตระหนักถึงความสำคัญของการดูแลสุขภาพมารดาและลดอัตราการเสียชีวิตของหญิงตั้งครรภ์ได้ ซึ่งเป็นหนึ่งในประเด็นสุขภาพที่สำคัญในประเทศไทย รวมถึงในประเทศที่กำลังพัฒนาอื่น ๆ ด้วยเช่นกัน”
ผลลัพธ์เชิงบวกจากโครงการนำร่อง
ในช่วงที่ดำเนินโครงการนำร่องในประเทศเคนยา โซลูชันอัลตร้าซาวด์ที่ขับเคลื่อนด้วย AI นี้ ได้รับเสียงตอบรับเป็นอย่างดี ด้วยความก้าวหน้าของดิจิทัล เทคโนโลยีสารสนเทศ และเทคโนโลยี AI บุคลากรทางการแพทย์จึงไม่จำเป็นต้องประมวลและแปรผลภาพโดยตรงอีกต่อไป และยังช่วยลดระยะเวลาในการฝึกอบรมให้กับพยาบาลผดุงครรภ์จากหลายสัปดาห์เหลือเพียงไม่กี่ชั่วโมง โดยไม่ส่งผลกระทบต่อความมั่นใจในการคัดกรองผู้ป่วย ในขณะเดียวกัน มารดาที่ตั้งครรภ์เองก็สามารถติดตามพัฒนาการของทารกในครรภ์ได้ และหากพบความผิดปกติ ผู้ป่วยจะถูกส่งต่อไปยังผู้เชี่ยวชาญเฉพาะทางเพื่อทำการตรวจเพิ่มเติม

"หนึ่งชีวิตที่สูญเสีย คือความสูญเสียที่มากเกินแล้ว" ดร. เบียทริซ มูราเก ผู้อำนวยด้านความยั่งยืนและการเข้าถึงระบบสาธารณสุข ฟิลิปส์ โกลบอล ได้กล่าวในระหว่างการให้สัมภาษณ์นิตยสาร TIME ฉบับพิเศษเกี่ยวกับอนาคตของระบบสาธารณสุข เครื่องอัลตราซาวด์แบบพกพาที่ขับเคลื่อนด้วยโซลูชัน AI ใหม่นี้มีศักยภาพที่จะปฏิวัติวงการอัลตราซาวด์ ช่วยลดช่องว่างด้านการดูแลสุขภาพของมารดาในประเทศเคนยาได้อย่างมีนัยสำคัญ ทั้งนี้ ดร. เบียทริซ มูราเก และ ดร. นิดี ลีคา นักรังสีวิทยาจากมหาวิทยาลัย Aga Khan University ในประเทศเคนยา ซึ่งเป็นพันธมิตรทางคลินิกคนสำคัญของฟิลิปส์มีบทบาทสำคัญในการผลักดันและเพิ่มโอกาสการเข้าถึงระบบสาธารณสุขให้กับผู้หญิงทั่วโลก
โซลูชันใหม่ที่ขับเคลื่อนด้วย AI ช่วยคัดกรองความเสี่ยงและสร้างความมั่นใจ
องค์การอนามัยโลก แนะนำให้หญิงตั้งครรภ์เข้ารับการตรวจอัลตราซาวด์อย่างน้อยหนึ่งครั้งก่อนอายุครรภ์ครบ 24 สัปดาห์ เพื่อประเมินอายุครรภ์และตรวจหาความผิดปกติของทารกในครรภ์ ซึ่งจะช่วยเสริมสร้างความมั่นใจมากยิ่งขึ้นiv ด้วยความสามารถของเทคโนโลยี AI ที่พัฒนาขึ้นเพื่อแปลผลข้อมูลภาพจากเครื่องอัลตราซาวด์ Philips Lumify จะช่วยให้บุคลากรทางการแพทย์สามารถระบุการตั้งครรภ์ที่มีความเสี่ยงสูงได้ เพื่อสนับสนุนการตัดสินใจในการส่งต่อผู้ป่วยต่อไป และยังช่วยเสริมความมั่นใจให้แก่มารดาที่ตั้งครรภ์ในการตัดสินใจเลือกแนวทางการดูแลสุขภาพที่เหมาะสมกับตนเองด้วยเช่นกัน

เดนิลสัน ฮิรากิ คุราโทมิ ผู้อำนวยการฝ่ายธุรกิจอัลตราซาวด์ ฟิลิปส์ ประจำภูมิภาคเอเชียแปซิฟิก กล่าวว่า "อัลตราซาวด์เป็นเครื่องมือสำคัญในการตรวจคัดกรองการตั้งครรภ์ แต่การฝึกอบรมการใช้งานเพื่อให้สามารถแปลผลได้อย่างถูกต้องก็เป็นสิ่งจำเป็นไม่แพ้กัน นอกจากโครงการนำร่องที่ฟิลิปส์ โกลบอลได้ดำเนินการแล้ว ฟิลิปส์ ในระดับภูมิภาคเอเชียแปซิฟิกยังให้การสนับสนุนบุคลากรทางการแพทย์ในภูมิภาคในการตรวจคัดกรองความเสี่ยงการตั้งครรภ์ตั้งแต่ระยะเริ่มต้น โดยมีเป้าหมายเพื่อลดอัตราการเสียชีวิตของมารดา และการนำนวัตกรรมใหม่เข้าสู่ตลาด เรามั่นใจว่าจะมาช่วยยกระดับการเข้าถึงระบบสาธารณสุขของมารดา โดยเฉพาะอย่างยิ่งในชุมชนชนบทและพื้นที่ห่างไกลทั่วทั้งภูมิภาค"
เมื่อเร็วๆ นี้ ฟิลิปส์ ประเทศไทย ผู้นำด้านเทคโนโลยีเพื่อการดูแลสุขภาพระดับโลกได้จัดการแข่งขันรอบชิงชนะเลิศ “Philips Ambition Cup 2024” ณ โรงแรมอีสติน พญาไท กรุงเทพฯ โดย Philips Ambition Cup 2024 เป็นการประกวดผลงานเทคนิคการใช้เครื่อง MRI (Magnetic Resonance Imaging) ของนักรังสีเทคนิคจากทั่วประเทศ เพื่อเป็นแนวทางในการพัฒนาและใช้เครื่องมือทางการแพทย์ให้เกิดประโยชน์สูงสุด สามารถให้บุคลากรทางการแพทย์นำไปต่อยอดและพัฒนาการทำงานให้มีประสิทธิภาพยิ่งขึ้น โดยผู้ชนะคว้าเงินรางวัลสูงสุด 30,000 บาท

นายวิโรจน์ วิทยาเวโรจน์ ประธานและกรรมการผู้จัดการ บริษัท ฟิลิปส์ (ประเทศไทย) จำกัด กล่าวว่า “Philips Ambition Cup เป็นการจัดการแข่งขันที่ริเริ่มตั้งแต่ปี 2022 โดยรอยัล ฟิลิปส์ โดยมีการจัดการแข่งขันในหลายประเทศ อาทิ ประเทศเนเธอร์แลนด์, อินเดีย, ญี่ปุ่น และประเทศไทย สำหรับการแข่งขัน Philips Ambition Cup 2024 ในประเทศไทยได้จัดเป็นปีที่ 3 ติดต่อกัน เราได้เปิดโอกาสให้นักรังสีเทคนิคทั่วประเทศเข้าร่วมส่งผลงานตั้งแต่เดือนกันยายน 2024 ที่ผ่านมา และได้คัดเลือกผู้ผ่านเข้ารอบ 5 ทีมสุดท้ายมาชิงชนะเลิศกันในวันนี้ โดยเราได้รับเกียรติจากรังสีแพทย์ นักรังสีเทคนิคและคณาจารย์ผู้ทรงคุณวุฒิจากโรงเรียนแพทย์ ไม่ว่าจะเป็น โรงพยาบาลรามาธิบดี โรงพยาบาลศิริราช โรงพยาบาลจุฬาลงกรณ์ สภากาชาดไทย และมหาวิทยาลัยเชียงใหม่ มาร่วมเป็นคณะกรรมการตัดสิน เราเล็งเห็นว่าการแข่งขัน Philips Ambition Cup จะเปิดโอกาสให้นักรังสีเทคนิคทั่วประเทศได้แสดงศักยภาพการทำงานและใช้เครื่อง MRI อย่างมีประสิทธิภาพสูงสุด พร้อมทั้งยังสามารถนำผลงานหรือเทคนิคของแต่ละโรงพยาบาลมาร่วมแชร์ข้อมูลเพื่อเป็นประโยชน์ให้แก่โรงพยาบาลอื่นๆ ได้นำไปปรับปรุงและต่อยอดการทำงานให้มีประสิทธิภาพมากขึ้น เนื่องจากเครื่อง MRI เป็นเครื่องตรวจวินิจฉัยทางรังสีวิทยาที่สามารถตรวจได้เกือบทุกส่วนของร่างกาย ไม่ว่าจะเป็น โรคหัวใจ โรคทางระบบประสาทและสมอง โรคตับและอวัยวะภายในช่องท้อง หรือโรคเกี่ยวกับกระดูก และมีประโยชน์ในการเป็นเครื่องมือที่ช่วยแพทย์ในการวินิจฉัยโรคได้อย่างแม่นยำยิ่งขึ้น”
สำหรับการแข่งขัน Philips Ambition Cup 2024 ในประเทศไทย มีผู้ผ่านการคัดเลือกเข้ารอบสุดท้ายทั้งหมด 5 ผลงาน ได้แก่
1. The effect of 4D-PCA compared with CE-MRA on patients with congenital heart disease โดยนายจิณณวัตร รัตนัง และ นายปธานิน จินดารุ่งเรืองกุล นักรังสีการแพทย์ ศูนย์โรคหัวใจภาคเหนือ คณะแพทยศาสตร์ มหาวิทยาลัยเชียงใหม่
2. Enhancing clarity: Optimizing inversion time selection for grey-blood LGE cardiac imaging โดยนางสาววัชรี ประเสริฐกุลชัย นักรังสีทางการแพทย์ ภาควิชาอายุรศาสตร์ โรงพยาบาลรามาธิบดี
3. Image quality assessment of compressed sense accelerated MRI of the brain โดยนางสาวจันทราพร นกจันทร์ และ นางสาวภิรมณ คงเจริญ นักรังสีทางการแพทย์ ศูนย์รังสีวินิจฉัยก้าวหน้า โรงพยาบาลรามาธิบดี
4. Changed workflow to improve image quality of technique CE MRA & MRV โดยนางสาวธนัชชา สกุลศักดิ์ นักรังสีเทคนิค โรงพยาบาลกรุงเทพ
5. Tip and Trick: Use MRI only for brachytherapy with a carbon fiber couch โดยนายชลคินทร์ ครรชิตชลกุล และ นางสาวชณิดา สถิตวัฒนวิโรจน์ นักรังสีเทคนิคและนักฟิสิกส์ สาขารังสีรังษา ภาควิชารังสีวิทยา คณะแพทยศาสตร์ศิริราชพยาบาล
ผู้ช่วยศาสตราจารย์ ดร.อุเทน ยะราช อาจารย์ภาควิชารังสีเทคนิค คณะเทคนิคการแพทย์ มหาวิทยาลัยเชียงใหม่ ตัวแทนคณะกรรมการตัดสินของ ‘Philips Ambition Cup 2024’ กล่าวว่า “ผู้เข้าแข่งขันทุกทีมมีความสามารถโดดเด่นและนำเสนอเทคนิคการใช้เครื่อง MRI ที่แตกต่างกัน โดยเกณฑ์การตัดสินพิจารณาจาก 4 องค์ประกอบหลัก ได้แก่ (1)เนื้อหาการวิจัยและเทคนิคการประยุกต์ใช้เครื่อง MRI ซึ่งมีสัดส่วนคะแนนสูงสุด, (2)รูปแบบการนำเสนอ (3)ความคิดสร้างสรรค์ และ (4)ความเป็นไปได้ในการนำไปต่อยอดใช้จริง โดยทีมที่ชนะเลิศในปีนี้ถือเป็นทีมของน้องใหม่ที่มีความโดดเด่นด้วยการนำเสนอสถิติที่ครบถ้วนและจำนวนเคสที่ร่วมวิจัยที่มากพอ ซึ่งแสดงให้เห็นถึงความน่าเชื่อถือของเทคนิคที่นำเสนอ และสามารถนำไปประยุกต์ใช้กับศูนย์MRI อื่นๆ เพื่อดูแลผู้ป่วยได้จริงในอนาคต ผมมองว่าโครงการ ‘Philips Ambition Cup’ เป็นประโยชน์อย่างยิ่งต่อวงการรังสีวิทยาไทย เพราะมีการรับฟังความคิดเห็นจากนักรังสีเทคนิคที่ใช้งานจริง เพื่อนำข้อมูลไปปรับปรุงประสิทธิภาพการทำงานของเครื่อง และพัฒนาเป็นเทคโนโลยีใหม่ที่ตอบโจทย์การทำงานได้มากขึ้น”
สำหรับผู้ชนะในปีนี้เป็นของทีมศูนย์โรคหัวใจภาคเหนือ คณะแพทย์ศาสตร์ มหาวิทยาลัยเชียงใหม่ เจ้าของผลงาน “The effect of 4D-PCA compared with CE-MRA on patients with congenital heart disease” ที่นำเสนอผลงานเกี่ยวกับการตรวจหัวใจด้วยเครื่อง MRI โดยไม่ต้องสารเพิ่มความเปรียบต่างในเนื้อเยื่อ (Contrast Media)

นายปธานิน จินดารุ่งเรืองกุล (ซ้าย) และนายจิณณวัตร รัตนัง (ขวา) นักรังสีการแพทย์ ศูนย์โรคหัวใจภาคเหนือ คณะแพทยศาสตร์ มหาวิทยาลัยเชียงใหม่ กล่าวว่า “ที่เราเลือกหัวข้อวิจัยนี้ในการส่งเข้าประกวด เป็นเพราะว่าเราพบความท้าทายในการตรวจหัวใจด้วยเครื่อง MRI ในเด็ก ผู้ป่วยโรคไต และผู้ป่วยที่มีความอ่อนไหวต่อสารเพิ่มความเปรียบต่างในเนื้อเยื่อจำนวนมาก การตรวจด้วยเครื่อง MRI จำเป็นต้องฉีดสารนี้เพื่อให้มองเห็นลักษณะทางกายวิภาคของหัวใจ แต่หากเราใช้เทคนิค 4D-PCA เราก็ไม่จำเป็นต้องฉีดสารดังกล่าว แต่ยังคงมองเห็นลักษณะของหัวใจได้อย่างถูกต้องแม่นยำและสามารถวิเคราะห์รอยโรคได้ อีกทั้งยังลดเวลาในสแกนลงได้ถึง 30% โดยเคสที่นำมาเก็บข้อมูลงานชิ้นนี้คือผู้ป่วยเด็กซึ่งให้ความร่วมมือในการตรวจได้เป็นอย่างดี และสามารถฝึกกลั้นหายใจได้ก่อนเข้ารับการตรวจ ทั้งนี้ผู้ป่วยเด็กเป็นวัยที่มีความเสี่ยงสูงต่อการแพ้สารดังกล่าว และหากต้องตรวจติดตามอาการเป็นประจำ อาจเกิดการสะสมในร่างกายซึ่งจะส่งผลต่อ
สุขภาพได้ในอนาคตโดยปกติแล้วการทำงานกับผู้ป่วยเด็กจะมีความท้าทายมากกว่าผู้ป่วยที่เป็นผู้ใหญ่อยู่แล้วด้วยปัจจัยของวัย การควบคุมสมาธิและภาวะอารมณ์ที่น้อยกว่าผู้ใหญ่ ทำให้ทั้งทีมนักรังสีเทคนิคและผู้ปกครองเองต้องมีวิธีการดึงดูดความสนใจของผู้ป่วยเด็กเพื่อให้ร่วมมือในระหว่างการตรวจจนสิ้นสุดกระบวนการ”
“สำหรับการเข้าร่วมแข่งขัน Philips Ambition Cup ของเราได้เข้าร่วมส่งผลงานปีนี้เป็นปีแรก ซึ่งเราสองคนรู้สึกดีใจมากที่ได้รับรางวัลชนะเลิศในปีนี้ ยอมรับว่ารู้สึกกดดันมากในช่วงแรกแต่เพราะต้องการมาหาประสบการณ์และอยากนำข้อมูลดีๆ ที่เราคิดว่าเป็นประโยชน์ในวงการมาแชร์ ประกอบกับเราได้อาจารย์แพทย์ที่ปรึกษาคอย
ให้คำแนะนำทำให้มีความมั่นใจมากขึ้น เรารู้สึกว่าโครงการฯนี้ เป็นโครงการที่ดีต่อวงการรังสีเทคนิคอย่างแท้จริง เพราะเป็นเวทีในการแลกเปลี่ยนความรู้ ประสบการณ์ และปัญหาที่พบในการทำงานจริง รวมถึงการหาแนวทางแก้ไข ซึ่งจะเป็นประโยชน์ต่อผู้ป่วยโดยตรง เราก็หวังว่าผลงานวิจัยของเราจะเป็นประโยชน์ต่อนักรังสีท่านอื่นๆ ในการนำเครื่อง MRI ไปใช้ให้เกิดประสิทธิภาพสูงสุด” นายจิณณวัตร รัตนัง และนายปธานิน จินดารุ่งเรืองกุล กล่าวสรุป
สำหรับเทรนด์ด้านรังสีวิทยาและการใช้เครื่อง MRI ในอนาคต ผู้ช่วยศาสตราจารย์ ดร.อุเทน ยะราช อาจารย์ภาควิชารังสีเทคนิค คณะเทคนิคการแพทย์ มหาวิทยาลัยเชียงใหม่ มีการกล่าวถึงว่า “จากการเก็บข้อมูลล่าสุดพบว่า ปัจจุบันประเทศไทยมีเครื่อง MRI ประมาณ 200 กว่าเครื่อง โดยเทรนด์ในปัจจุบันมองว่านวัตกรรม MRI High Field เป็นเทรนด์ที่น่าจับตามอง ด้วยคุณสมบัติที่สามารถใช้งานตรวจอวัยวะได้หลากหลาย ให้ภาพที่มีรายละเอียดและความคมชัดสูง ใช้เวลาการตรวจที่สั้นลงจึงส่งผลดีทั้งต่อผู้ป่วยเองและบุคลากรทางการแพทย์ รวมถึง AI และ Big Data ก็เข้ามาช่วยยกระดับมาตรฐานข้อมูลการประยุกต์ใช้เครื่อง MRI ให้เป็นฐานข้อมูลเดียวกันได้มากขึ้นจึงเกิดประโยชน์ที่ช่วยต่อยอดความรู้ทางการแพทย์ให้กับนักรังสีเทคนิคได้ในอนาคต”
ในขณะที่ปัญหาการขาดแคลนบุคลากรทางการแพทย์และจำนวนผู้ป่วยที่เพิ่มขึ้นยังคงเป็นปัญหาสำคัญในวงการสาธารณสุข องค์กรด้านเฮลท์แคร์และผู้ให้บริการด้านสาธารณสุขทั่วโลกจึงจำเป็นต้องพัฒนาและหาแนวทางในการให้บริการสาธารณสุขที่ดีกว่า พร้อมๆไปกับการตระหนักถึงความสำคัญในการลดผลกระทบต่อสิ่งแวดล้อม ในบทความนี้จะขอนำทุกท่านไปอัปเดต 10 เทรนด์เทคโนโลยีทางการแพทย์ในปีค.ศ. 2025 ที่จะมาช่วยส่งมอบการดูแลรักษาที่ดีกว่าให้กับผู้คนได้มากขึ้นอย่างยั่งยืน
เมื่อจำนวนบุคลากรทางการแพทย์ไม่เพียงพอและต้องรับภาระงานที่หนัก ผู้บริหารชั้นนำในวงการเฮลท์แคร์จึงหันมาใช้เทคโนโลยีอัตโนมัติเพื่อลดภาระงานให้กับบุคลากรทางการแพทย์ โดยจากผลสำรวจ 2024 Philips Future Health Index report เผยให้เห็นว่า 92% ของผู้บริหารชั้นนำในวงการเฮลท์แคร์เชื่อว่า เทคโนโลยีอัตโนมัติเป็นกุญแจสำคัญในการช่วยแก้ไขปัญหาด้านการขาดแคลนบุคลากร โดยเทคโนโลยีอัตโนมัติสามารถช่วยลดงานและกระบวนการที่ซ้ำซ้อนได้ ในขณะที่กว่าร้อยละ 90 ยังเชื่อว่าเทคโนโลยีอัตโนมัติจะลดภาระงานด้านเอกสาร ทำให้บุคลากรทางการแพทย์มีเวลาในการดูแลรักษาผู้ป่วยได้มากขึ้น
Generative AI หรือ ปัญญาประดิษฐ์เชิงสร้างสรรค์ เป็นเครื่องมือที่ทรงพลังในการสนับสนุนเทคโนโลยีทางการแพทย์ ช่วยเพิ่มประสิทธิภาพการทำงานของบุคลากรทางการแพทย์ตลอดระยะเวลาไม่กี่ปีที่ผ่านมา ดังนั้น 85% ของผู้บริหารชั้นนำในวงการเฮลท์แคร์ทั่วโลกจึงหันมาลงทุนหรือมีแผนที่จะลงทุนใน Generative AI ภายในสามปีข้างหน้า ซึ่งคาดว่าเทรนด์นี้จะมาแรงในช่วงปี 2025 นี้
ในปัจจุบัน Generative AI สามารถเป็นผู้ช่วยเสมือนจริงที่ช่วยลดระยะเวลาทำงานให้กับบุคลากรทางการแพทย์ ด้วยโมเดลด้านภาษาขนาดใหญ่ที่มาช่วยจัดระเบียบบันทึกทางคลีนิกและช่วยสื่อสารข้อมูลผู้ป่วยระหว่างทีมต่างๆ ให้เป็นไปได้อย่างง่ายดาย สำหรับการดูแลผู้ป่วยโรคมะเร็ง Generative AI สามารถช่วยด้านการจัดการรายงานประวัติผู้ป่วยจำนวนมาก เพื่อให้ทีมแพทย์และเจ้าหน้าที่ที่เกี่ยวข้องในการดูแลรักษาผู้ป่วยสามารถเข้าถึงข้อมูลเชิงลึกของผู้ป่วยได้อย่างสะดวกและรวดเร็วยิ่งขึ้น นอกจากนี้ยังช่วยจัดงานรายงานและประมวลผลข้อมูลทางการแพทย์ที่ซับซ้อนให้เข้าใจง่ายได้อีกด้วย ทำให้ผู้ป่วยสามารถเข้ามามีส่วนร่วมในการดูแลรักษาตัวเองได้

แม้ว่าปัญญาประดิษฐ์ (AI) จะช่วยปรับปรุงการการทำงานด้านบริหารจัดการและเพิ่มการมีส่วนร่วมของผู้ป่วยได้อย่างมาก แต่บทบาทของ AI ในด้านสาธารณสุขไม่ได้มีเพียงแต่ในด้านการทำงานระบบอัตโนมัติ แต่ AI ยังสามารถช่วยยกระดับทักษะของบุคลากรทางการแพทย์ได้อีกด้วย ในขณะที่บุคลากรทางการแพทย์ที่มีประสบการณ์เฉพาะทางขาดแคลนในหลายๆ พื้นที่ทั่วโลก แต่หากมีการนำเทคโนโลยี AI เข้ามาใช้จะช่วยให้การวินิจฉัยที่ซับซ้อนกลายเป็นเรื่องง่ายขึ้น และช่วยให้บุคลากรรุ่นใหม่สามารถให้การดูแลรักษาที่มีประสิทธภาพได้อย่างมั่นใจ
ตัวอย่างเช่น ความก้าวหน้าทางเทคโนโลยี AI ทำให้การสแกนหัวใจด้วยเครื่องเอกซเรย์คอมพิวเตอร์ cardiac CT เป็นเรื่องที่ง่ายขึ้น ผู้ให้บริการด้านสาธารณสุขสามารถเข้าถึงเครื่องมือได้มากขึ้น และช่วยเพิ่มศักยภาพและส่งมอบบริการในการดูแลรักษาผู้ป่วยโรคหัวใจได้ดียิ่งขึ้น นอกจากนี้ บุคลากรทางการแพทย์ที่มีประสบการณ์น้อย ยังสามารถขอคำปรึกษาจากแพทย์เฉพาะทางที่ส่วนกลางผ่านระบบทางไกล หรือการฝึกอบรมผ่านทางออนไลน์ เพื่อให้มั่นใจในการดูแลรักษาผู้ป่วยที่มีประสิทธิภาพยิ่งขึ้น
การนำ AI เข้ามาใช้ในกระบวนการรักษามะเร็งยังสามารถช่วยเพิ่มประสิทธิภาพในการดูแลผู้ป่วย โดยเฉพาะในด้านช่วยลดความเสี่ยงของโรคหัวใจที่เกิดจากการรักษามะเร็ง อย่างการใช้รังสีรักษาและเคมีบำบัด โดยงานวิจัยแสดงให้เห็นว่า ผู้ป่วยมะเร็งที่เป็นผู้ใหญ่ไม่ว่าจะเป็นมะเร็งชนิดใดที่ผ่านการรักษามะเร็ง มีความเสี่ยงในการเกิดโรคหัวใจสูงถึง 37% [1] ด้วยเทคโนโลยี AI ล่าสุดสามารถตรวจจับสัญญาณของการเป็นพิษต่อหัวใจ (cardiotoxicity) ได้เร็วขึ้นในระหว่างการรักษา ผ่านระบบตรวจจับอัตโนมัติในการวัดค่าการทำงานของหัวใจ (Echocardiographic) และช่วยปรับปรุงกระบวนการทำซ้ำและลดเวลาในการศึกษาผล ช่วยให้กระบวนการรักษามีประสิทธิภาพมากขึ้น ลดความเสี่ยงในการรักษาล่าช้า ซึ่งส่งผลดีต่อผู้ป่วยมะเร็งที่ต้องเผชิญกับโรคหัวใจที่รุนแรงหลังการรักษา

การปฏิวัติเงียบๆ ในวงการศัลยกรรมได้เริ่มแผ่ขยายเป็นวงกว้าง เมื่อการผ่าตัดเล็ก (minimal invasive) กำลังเข้ามาแทนที่การผ่าตัดใหญ่แบบดั้งเดิม โดยการผ่าตัดเล็กมาเปลี่ยนแปลงแนวทางการรักษาแบบเดิมโดยเฉพาะในด้านการรักษาโรคหัวใจและหลอดเลือด เพื่อช่วยให้ผู้ป่วยฟื้นตัวเร็วขึ้น ลดความเจ็บปวด และลดความเสี่ยงจากภาวะแทรกซ้อนได้ดีขึ้น
จากความก้าวหน้าทางเทคโนโลยีทางการแพทย์ ทำให้การศัลยกรรมหรือผ่าตัดเล็กแบบ minimally invasive ก้าวหน้าไปอีกขั้น แต่ก็มีความซับซ้อนมากขึ้นเช่นกัน แพทย์จำเป็นต้องรวบรวมและวิเคราะห์ข้อมูลจากเครื่องมือการตรวจวินิจฉัยที่หลากหลาย ไม่ว่าจะเป็น ภาพเอ็กซเรย์ 2 มิติ แบบภาพสด, ภาพจากอัลตราซาวด์แบบ 3 มิติ, การตรวจด้วยอัลตราซาวด์หลอดเลือด (IVUS) และการวัดการไหลเวียนของเลือด (FFR หรือ iFR) และในขณะเดียวกันก็ต้องประเมินและติดตามภาวะของผู้ป่วยอย่างใกล้ชิด ดังนั้นการเชื่อมต่อของระบบ ซอฟต์แวร์ และเครื่องมือต่างๆ จึงมีความสำคัญเพิ่มมากขึ้น การบูรณาการระบบเหล่านี้จะช่วยให้แพทย์ศัลยกรรมสามารถวางแผนการผ่าตัดรักษาผู้ป่วยได้ด้วยความมั่นใจ
ตัวอย่างนวัตกรรมล่าสุดของฟิลิปส์ในกลุ่ม Image-guided therapy ช่วยเพิ่มโอกาสในการรักษาโรคหลอดเลือดสมอง เพราะทุกๆ 2 วินาที จะพบผู้ป่วยโรคหลอดเลือดสมอง ซึ่งเป็นสาเหตุอันดับสองของการเสียชีวิตทั่วโลก และเป็นสาเหตุหลักของภาวะความพิการในระยะยาว อย่างไรก็ตาม น้อยกว่า 5% ของประชากรทั่วโลกที่สามารถเข้าถึงการรักษาได้ทันท่วงที ด้วยการสวนหลอดเลือดแบบไม่ต้องผ่าตัด (mechanical thrombectomy) หรือการผ่าตัดเล็ก (minimal invasive) ซึ่งเป็นวิธีการรักษาที่มีประสิทธิภาพสูง [2] นอกจากนี้การเพิ่มการเข้าถึงการรักษาโรคหลอดเลือดสมอง ด้วยการเพิ่มจำนวนโรงพยาบาลที่มีความพร้อม และเพิ่มการฝึกอบรมบุคลากรทางการแพทย์เกี่ยวกับเทคนิคการรักษาแนวทางใหม่ล่าสุดแบบผ่าตัดเล็ก ถือเป็นภารกิจสำคัญที่ฟิลิปส์มุ่งมั่นจะทำต่อร่วมกับองค์การโรคหลอดเลือดสมองโลก (World Stroke Organization)
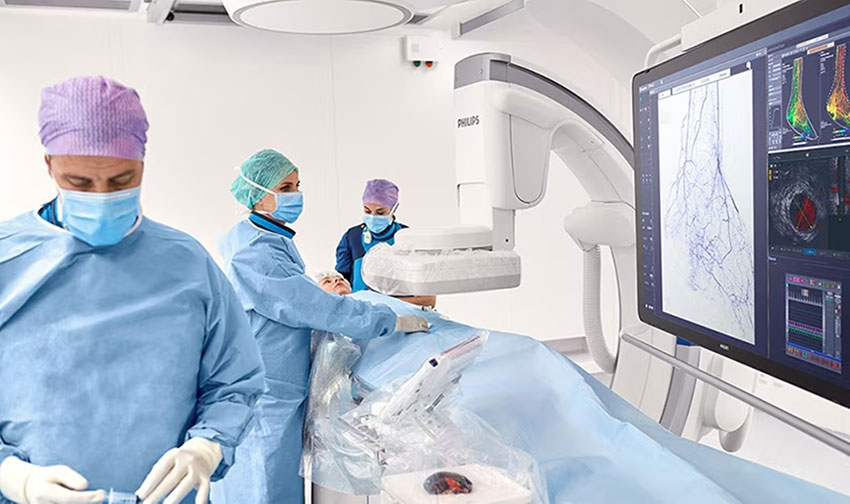
การดูแลผู้ป่วยวิกฤต เวลาเป็นสิ่งสำคัญอย่างยิ่ง แต่มักจะไม่ทันการณ์เสมอ บุคลากรทางการแพทย์มักจะเสียเวลาในการรวบรวมข้อมูลผู้ป่วยจากหลากหลายแหล่ง การใช้ระบบข้อมูลสารสนเทศที่เชื่อมต่อเป็นวงกว้างสำหรับติดตามอาการผู้ป่วยจะช่วยแก้ไขปัญหานี้ได้ ด้วยการเชื่อมต่อข้อมูลจากเครื่องมือและเทคโนโลยีที่แตกต่างเข้าไว้ด้วยกัน เพื่อสร้างมาตรฐานใหม่ให้กับผู้ป่วยที่สามารถเข้าถึงข้อมูลได้จากทุกจุดในโรงพยาบาล
ในปี 2025 เราจะได้เห็นความก้าวหน้าของเครื่องติดตามสัญญาณชีพที่สามารถเชื่อมต่อกับระบบข้อมูลสารสนเทศที่รวบรวมข้อมูลจากเครื่องมือและเทคโนโลยีทางการแพทย์ที่หลากหลาย เราจะได้เห็นการบูรณาการของเครื่องมือทางการแพทย์และการเชื่อมต่อของเทคโนโลยีจากหลากหลายแบรนด์เข้าไว้ด้วยกัน เพื่อสนับสนุนการดูแลผู้ป่วยวิกฤตให้กับผู้ให้บริการสาธารณสุข ด้วยการเพิ่มประสิทธิภาพทางคลีนิก ความแม่นยำของข้อมูล และการเพิ่มเวลาให้กับเจ้าหน้าที่ในการดูแลผู้ป่วยมากขึ้น ความร่วมมือและการพัฒนาร่วมกันในอุตสาหกรรมจะช่วยทำให้ระบบและอุปกรณ์ต่างๆ สามารถ "สื่อสาร" กันได้ง่ายขึ้น ส่งผลให้สามารถส่งต่อข้อมูลผู้ป่วยได้อย่างสะดวกมากขึ้น
นอกจากนี้ การทลายกำแพงของการเชื่อมต่อข้อมูลจะทำให้เราสามารถพัฒนาอัลกอริธึมที่ช่วยให้ทีมแพทย์สามารถประเมินและคาดการณ์อาการของผู้ป่วยได้ล่วงหน้า และป้องกันความรุนแรงในผู้ป่วยได้
เราเพิ่งจะเริ่มหาแนวทางในการวิเคราะห์ข้อมูลขั้นสูงในการดูแลผู้ป่วยวิกฤต เพื่อการตั้งค่าแจ้งเตือนหากพบความผิดปกติหรือกรณีฉุกเฉิน ในอนาคต เทคโนโลยี AI จะสามารถให้คำแนะนำเฉพาะบุคคลได้ ด้วยการเปรียบเทียบข้อมูลทั้งหมดของผู้ป่วยกับเคสอื่นๆ ที่คล้ายคลึงกันหลายพันเคส เพื่อหาแนวทางรักษาที่ดีที่สุดสำหรับผู้ป่วยแต่ละราย

เทรนด์เทคโนโลยีทางการแพทย์ไม่ได้มีเฉพาะในโรงพยาบาลเท่านั้น แต่อีกหนึ่งเทรนด์ที่สำคัญไม่แพ้กันและกำลังได้รับความสนใจมากขึ้นในปี 2025 คือ การดูแลสุขภาพนอกโรงพยาบาล โปรแกรม "การดูแลรักษาที่บ้าน" (Hospital-at-home) มีความต้องการเพิ่มขึ้น เพราะช่วยให้ผู้ป่วยได้รับการดูแลรักษาเหมือนในโรงพยาบาลจากทุกที่
เทคโนโลยีการติดตามสัญญาณชีพผู้ป่วยระยะไกล (Remote patient monitoring) มีบทบาทสำคัญ ด้วยการส่งผลข้อมูลแบบเรียลไทม์ให้แก่บุคลากรทางการแพทย์ เพื่อช่วยประเมินและดูแลผู้ป่วยจากระยะไกล นอกจากนี้ยังได้รับการพิสูจน์ว่าเป็นแนวทางที่มีประสิทธิภาพในการลดอัตราการกลับเข้ารักษาตัวในโรงพยาบาลสำหรับผู้ป่วยโรคเรื้อรังอย่างเช่นผู้ป่วยโรคหัวใจล้มเหลวอีกด้วย และสามารถติดตามอาการผู้ป่วยหลังการผ่าตัด ทำให้ผู้ป่วยสามารถออกจากโรงพยาบาลได้อย่างเร็วขึ้นและปลอดภัยมากขึ้น ส่งผลให้โรงพยาบาลสามารถบริหารจัดการเตียงในโรงพยาบาลที่มีอย่างจำกัดได้อย่างมีประสิทธิภาพมากขึ้น สามารถดูแลรักษาผู้ป่วยที่จำเป็นต้องเข้ารับการรักษาในโรงพยาบาลได้มากขึ้น
ในปี 2025 เราจะได้เห็นความก้าวหน้าของ AI และการวิเคราะห์เชิงคาดการณ์ (Predictive analytics) ที่จะมาช่วยติดตามและประเมินความเสี่ยงของอาการผู้ป่วยจากระยะไกล โดยใช้ข้อมูลสัญญาณชีพและข้อมูลอื่นๆ ในการประเมินร่วมกัน จากรายงาน Future Health Index 2024 พบว่าเทคโนโลยีติดตามสัญญาณชีพผู้ป่วยจากระยะไกล จะเป็นเทคโนโลยีทางการแพทย์ที่มีการนำ AI มาใช้มากที่สุดในอีกสามปีข้างหน้า และ 41% ของผู้บริหารชั้นนำในวงการเฮลท์แคร์วางแผนที่จะลงทุนในเทคโนโลยีนี้ การใช้เทคโนโลยีติดตามสัญญาณชีพระยะไกลไม่เพียงแต่ช่วยป้องกันภาวะแทรกซ้อนและการกลับเข้าโรงพยาบาลได้เท่านั้น แต่ยังช่วยให้ผู้ป่วยมีคุณภาพชีวิตที่ดีขึ้นและได้รับความสบายใจเมื่อได้อยู่ที่บ้าน

การรักษาพยาบาลผ่านทางออนไลน์ (Virtual Care) เพิ่มขึ้นอย่างมากตั้งแต่ช่วงวิกฤตโควิด-19 จนถึงวันนี้ทำให้เกิดการเปลี่ยนแปลงในด้านบริการสาธารณสุขทั่วโลก เพื่อผลลัพธ์ด้านสาธารณสุขที่ดีกว่าด้วย ทรัพยากรที่อยู่อย่างจำกัด การเข้าถึงระบบสาธารณสุขในพื้นที่ห่างไกล หรือชุมชนที่ด้อยโอกาสเป็นหนึ่งในเรื่องที่สำคัญเพื่อการพัฒนาคุณภาพชีวิต ความเท่าเทียม และการดูแลผู้ป่วยอย่างทั่วถึง
อย่างการใช้เครื่องติดตามสัญญาณชีพทางไกลและการใช้เครื่องอัลตราซาวด์ ณ จุดบริการตรวจ ร่วมกับการปรึกษาผ่านทางวิดีโอออนไลน์แบบเรียลไทม์ เป็นหนึ่งในแนวทางการดูแลรักษาแบบเทเลเฮลท์ (Telehealth) ที่เข้ามาช่วยให้ผู้คนเข้าถึงระบบสาธารณสุขได้มากขึ้นไม่ว่าจะอยู่ที่ไหนก็ตาม อีกทั้งยังช่วยลดการเดินทางไปพบแพทย์ที่อยู่ห่างไกลได้ ด้วยการใช้เทคโนโลยีเทเลเฮลท์แพทย์ประจำ ณ สถานพยาบาลปฐมภูมิจะสามารถให้การดูแลรักษาผู้ป่วยได้ถึง 40% ร่วมกับการปรึกษาแพทย์เฉพาะทางผ่านทางอนไลน์ [3]
ปัจจุบันการใช้เทคโนโลยีการดูแลรักษาทางไกล (Telemedicine) ได้รับการยอมรับและนำมาใช้ทั่วโลก ตัวอย่างเช่น ผู้ให้บริการด้านสาธารณสุขในประเทศอินโดนีเซีย เผชิญกับความท้าทายด้านการเข้าถึงระบบสาธารณสุข เนื่องจากเป็นภูมิประเทศที่เป็นหมู่เกาะที่ใหญ่ที่สุดในโลก จึงได้นำเทคโนโลยีดิจิทัลเข้ามาใช้เพื่อเพิ่มการเข้าถึงและคุณภาพการบริการด้านสาธารณสุขตามยุทธศาสตร์ด้านสาธารณสุขของรัฐบาล การดูแลรักษาทางไกล (Telemedicine) เครื่องติดตามสัญญาณชีพทางไกล และ AI เป็นเครื่องมือสำคัญของอินโดนีเซียที่ใช้เพื่อให้บริการสาธารณสุขแก่ผู้ป่วยแม้ในพื้นที่ห่างไกล

การเลี้ยงดูลูกในยุคปัจจุบันมีการเปลี่ยนแปลงไปในทางดิจิทัลมากขึ้น ด้วยการใช้สมาร์ทดีไวซ์และแอปพลิเคชันต่างๆ พ่อแม่ยุคใหม่เข้าถึงข้อมูลที่ช่วยให้พวกเขาสามารถตัดสินใจเกี่ยวกับสุขภาพและความเป็นอยู่ที่ดีของลูกได้อย่างมั่นใจมากขึ้น โดยเฉพาะเทคโนโลยี AI ที่ไม่เพียงแต่สามารถช่วยในการติดตามและประเมินด้านสุขภาพ แต่ยังสามารถให้ข้อมูลเชิงลึกและคาดการณ์แนวโน้มพฤติกรรมของเด็กได้อีกด้วย
ในปี 2025 นี้คาดว่าจะมีคุณพ่อคุณแม่จำนวนมากขึ้น โดยเฉพาะคุณพ่อคุณแม่มือใหม่ ที่ใช้แอปพลิเคชันและเชื่อมต่ออุปกรณ์ต่างๆ เพื่อช่วยในการดูแลลูกๆ โดยงานวิจัยของเราแสดงให้เห็นว่า 80% ของพ่อแม่ในสหรัฐอเมริกา และ 79% ของพ่อแม่ในยุโรปสวมใส่หรือใช้อุปกรณ์สมาร์ทเทคโนโลยี [4,5] ซึ่งแสดงให้เห็นถึงความต้องการที่เพิ่มขึ้นในการนำข้อมูลจากสมาร์ทเทคโนโลยีเหล่านั้นมาช่วยในการดูแลด้านความปลอดภัยและสุขภาพของลูก
อุปกรณ์ภายในบ้านเชื่อมต่อกันมากขึ้นผ่านระบบสมาร์ทโฮม (Smart Home) ทำให้พ่อแม่สามารถเข้าถึงอุปกรณ์ต่างๆ ไม่ว่าจะเป็น ฟีเจอร์วิดีโอและการฟังเพลงผ่านโทรศัพท์หรือคอมพิวเตอร์ อุปกรณ์สวมใส่ (wearables) และสมาร์ทดีไวซ์ เช่น ถุงเท้า จุกนม และเครื่องติดตามต่างๆ สามารถให้ข้อมูลแบบเรียลไทม์เกี่ยวกับกิจกรรมหรือสัญญาณชีพของเด็กๆ ได้ รวมถึงการหายใจ อุณหภูมิร่างกาย และอัตราการเต้นของหัวใจด้วย อุปกรณ์ติดตามที่มี AI บางอย่าง ยังสามารถแปลเสียงร้องของทารก เพื่อให้ผู้ปกครองทราบถึงความต้องการของลูก เช่น ความหิว หรือความต้องการอื่นๆ ได้รวดเร็วขึ้น
เป็นที่ชัดเจนว่าเครื่องมือดิจิทัลกำลังทำให้เกิดการเปลี่ยนแปลงครั้งสำคัญในการเลี้ยงดูลูกยุคใหม่ และถึงแม้ว่าเทคโนโลยีเหล่านี้จะไม่สามารถทดแทนการดูแลลูกด้วยการลงมือทำจริงๆ แต่เครื่องมือเหล่านี้ก็สามารถให้ข้อมูลที่เป็นประโยชน์ และช่วยให้พ่อแม่รู้สึกมั่นใจในการดูแลลูกมากขึ้น

จากเทรนด์เทคโนโลยีทางการแพทย์ที่กล่าวถึงข้างต้น ปัญญาประดิษฐ์ หรือ AI เป็นเทคโนโลยีที่ศักยภาพอย่างมากในการเปลี่ยนแปลงวงการสาธารณสุข ไม่ว่าจะเป็นการเพิ่มประสิทธิภาพ พัฒนาคุณภาพชีวิตของผู้คน และ AI ยังช่วยในด้านการพัฒนาความยั่งยืนให้กับอุตสาหกรรมเทคโนโลยีทางการแพทย์อีกด้วย
อุตสาหกรรมด้านเฮลท์แคร์มีการปล่อยก๊าซคาร์บอนไดออกไซด์ทั่วโลกถึง 4.4% [6] ซึ่งมากกว่าอุตสาหกรรมการบินและการขนส่ง แต่เทคโนโลยี AI สามารถช่วยวิเคราะห์ห่วงโซ่อุปทานและระบุจุดที่ต้องปรับปรุงได้ ไม่ว่าจะเป็น การลดขยะและของเสีย หรือการปรับปรุงการจัดการสถานพยาบาล นอกจากนี้ AI ยังช่วยเพิ่มความรวดเร็วในการถ่ายภาพรังสีวินิจฉัย แต่ทำให้ลดการใช้พลังงานต่อการสแกนแต่ละครั้ง ดังนั้นการใช้ AI เพื่อลดการปล่อยก๊าซเรือนกระจกทั่วโลก และลดผลกระทบต่อสิ่งแวดล้อมเป็นเรื่องที่น่าจับตาสำหรับปี 2025 และปีต่อๆ ไป
อย่างไรก็ตามเมื่อมีการใช้งาน AI มากขึ้น อาจนำไปสู่ผลกระทบที่ไม่คาดคิดต่อสิ่งแวดล้อม เนื่องจากดิจิทัลโซลูชั่นส์จำเป็นต้องใช้พลังงานและทรัพยากรในกระบวนการและการจัดเก็บข้อมูล พร้อมกับการใช้น้ำเพื่อทำความเย็นให้กับดาต้าเซ็นเตอร์ที่มีความร้อนสูง ซึ่งทั้งหมดนี้มีส่วนในการเพิ่มการปล่อยก๊าซคาร์บอนได้ออกไซด์ของอุตสาหกรรมเฮลท์แคร์ นอกจากนี้ การใช้ AI ยังเพิ่มการใช้พลังงานถึงปีละ 26% ถึง 36% และการใช้พลังงานของดาต้าเซ็นเตอร์อาจเพิ่มขึ้น 3 เท่าภายใน 4 ปี [7] ในขณะที่ขยะอิเล็กทรอนิกส์ (E-waste) ก็เป็นอีกหนึ่งปัญหาสำคัญที่ต้องตระหนัก ในขณะที่ Generative AI ถูกคาดการณ์ว่าจะสร้างขยะอิเล็กทรอนิกส์ถึง 2.5 ล้านตันภายในปี 2030 [8] ขณะที่เราขับเคลื่อนวงการเฮลท์แคร์สู่ยุคดิจิทัล ผู้ให้บริการด้านเทคโนโลยีทางการแพทย์จึงจำเป็นต้องพัฒนานวัตกรรมที่คำนึงสิ่งแวดล้อม และลดการใช้พลังงาน ทรัพยากร และน้ำให้ได้มากที่สุด เพื่อลดผลกระทบในระยะยาว

การปล่อยก๊าซคาร์บอนฯ ส่วนใหญ่ในอุตสาหกรรมเฮลท์แคร์ หรือประมาณ 71% มาจากห่วงโซ่อุปทาน ตั้งแต่กระบวนการผลิต การขนส่ง ไปจนถึงกระบวนการกำจัดสินค้าหรือบริการ [9] จริงๆ แล้ว การลดการปล่อยก๊าซคาร์บอนฯ จาก 3 ภาคส่วน คาดว่าจะช่วยลดผลกระทบได้ถึง 7 เท่าเทียบกับการลดการปล่อยก๊าซคาร์บอนฯ จากการดำเนินงานขององค์กร องค์กรด้านสาธารณสุขเริ่มตระหนักถึงความสำคัญในการลดการปล่อยก๊าซคาร์บอนฯ ในห่วงโซ่อุปทานมากขึ้น ไม่เพียงแต่เพื่อให้สอดคล้องกับกฎหมายของแต่ละประเทศเท่านั้น แต่ยังช่วยลดผลกระทบต่อสิ่งแวดล้อมและส่งผลต่อผลประกอบการในระยะยาวอีกด้วย ดังนั้นความร่วมมือกับพันธมิตรและคู่ค้าในห่วงโซ่อุปทานจึงเป็นสิ่งสำคัญเพื่อนำไปสู่การเปลี่ยนแปลงที่ยั่งยืน
ความโปร่งใสและความยั่งยืนเป็นปัจจัยสำคัญในห่วงโซ่อุปทาน ตั้งแต่การออกแบบผลิตภัณฑ์ที่สามารถนำกลับมาใช้ใหม่ได้ ไปจนถึงความร่วมมือกับซัพพลายเออร์ จากรายงาน Future Health Index ปี 2024 พบว่าภายในสามปีข้างหน้า 41% ของผู้บริหารชั้นนำในวงการเฮลท์แคร์มีแผนที่จะเลือกซัพพลายเออร์ที่ให้ความสำคัญด้านความยั่งยืน และ 41% ของผู้บริหารชั้นนำในวงการเฮลท์แคร์ยังมีแผนที่จะใช้กลยุทธ์การจัดซื้ออย่างยั่งยืน ที่รวมถึงการใช้อุปกรณ์ที่เป็นมิตรกับสิ่งแวดล้อมอีกด้วย ในขณะที่ ฟิลิปส์ มุ่งมั่นทำงานร่วมกับซัพพลายเออร์ของเรา เพื่อให้มั่นใจว่าพวกเขาปฏิบัติตามมาตรฐานด้านสิ่งแวดล้อมและนำแนวทางปฏิบัติอย่างยั่งยืนมาใช้ ซึ่งการจัดหาสินค้าและบริการอย่างมีความรับผิดชอบนี้จะสร้างผลกระทบเชิงบวกให้ทั้งห่วงโซ่อุปทานในอุตสาหกรรมเฮลท์แคร์ได้
ยกตัวอย่างเช่น โปรแกรม Refurbishment ที่เน้นการใช้วัสดุสิ้นเปลืองและพลังงานน้อยลง การใช้อุปกรณ์ให้นานขึ้นผ่านการอัพเกรด และการนำกลับมาใช้ซ้ำ จะช่วยลดการใช้ทรัพยากรและลดขยะได้ โดยมีการคาดการณ์ว่าตลาดเครื่องมือการแพทย์ที่มีการนำกลับมาใช้ใหม่ (Refurbished) จะเติบโตจาก 17.05 พันล้านดอลลาร์ในปี 2024 ไปถึง 30.78 พันล้านดอลลาร์ในปี 2029 [10]

เนื่องจากสภาพอากาศแปรปรวนที่เกิดขึ้นทั่วโลกกำลังก่อให้เกิดความท้าทาย โรงพยาบาลและระบบสาธารณสุขจำเป็นต้องเตรียมพร้อมรับมือกับสถานการณ์ที่อาจจะเกิดขึ้น เนื่องจากองค์การอนามัยโลก (WHO) ระบุว่าการเปลี่ยนแปลงสภาพภูมิอากาศส่งผลกระทบต่อสุขภาพในหลายๆ ด้าน ไม่ว่าจะเป็นการเสียชีวิตและโรคที่เกิดจากความร้อน ภัยแล้ง น้ำท่วม มลพิษทางอากาศ ไฟป่า และอื่นๆ [11] สถานพยาบาลหลายแห่งมีจำนวนผู้ป่วยที่เกิดจากสภาพอากาศเปลี่ยนแปลงมากขึ้น แต่ไม่ทุกแห่งที่สามารถรับมือกับการเพิ่มขึ้นของผู้ป่วยได้ และไม่เพียงการรับมือกับการดูแลรักษาผู้ป่วยเท่านั้น แต่ระบบสาธารณสุขและสถานพยาบาลยังต้องเตรียมรับมือด้านการดำเนินงานและสถานประกอบการด้วย
ในปี 2025 มีการถกในประเด็นนี้มากขึ้นในระดับโลก โดยคาดว่าเทคโนโลยีทางการแพทย์จะมีบทบาทสำคัญในการช่วยให้วงการสาธารณสุขพร้อมรับมือกับความท้าทายที่เพิ่มขึ้น ทางหนึ่งคือการพัฒนาโครงสร้างพื้นฐานที่มีความยืดหยุ่นและสามารถรองรับการให้บริการได้อย่างต่อเนื่องและมีประสิทธิภาพแม้จะเผชิญกับภัยพิบัติทางอากาศ รวมถึงการใช้พลังงานทดแทน และการนำแนวทางการปฏิบัติอย่างยั่งยืนมาใช้
นอกจากนี้การฝึกอบรมและเพิ่มทักษะเกี่ยวกับการจัดการโรคที่เกี่ยวข้องการความร้อน หรือโรคที่มียุงเป็นพาหะ ยังช่วยเตรียมความพร้อมให้กับบุคลากรทางการแพทย์และผู้ให้บริการด้านสาธารณสุขในการดูแลรักษาผู้ป่วยได้อย่างมีประสิทธิภาพมากขึ้น นอกจากนี้ ระบบเตือนภัยล่วงหน้าก็สามารถช่วยลดความเสี่ยงด้านสุขภาพ และเสริมสร้างสุขภาพเชิงป้องกันภายในชุมชน เพื่อให้สามารถจัดการกับโรคที่เกี่ยวข้องกับการเปลี่ยนแปลงสภาพภูมิอากาศในระดับท้องถิ่นได้
การเตรียมความพร้อมและการดำเนินการตามแนวทางข้างต้น จะช่วยให้ระบบสาธารณสุขสามารถรับมือต่อผลกระทบจากการเปลี่ยนแปลงสภาพภูมิอากาศได้ดีขึ้น และมั่นใจในสุขภาพที่ดีของทุกคนในอนาคตได้[i]

[1] https://www.jacc.org/doi/10.1016/j.jacc.2022.04.042
[2] https://www.ncbi.nlm.nih.gov/books/NBK562154/
[3] https://hbr.org/2022/05/the-telehealth-era-is-just-beginning
[4] Philips Pregnancy+ user survey, 2022
[5] Philips Pregnancy+ parents survey conducted by InSights Consulting, November 2022
[6] https://noharm-global.org/documents/health-care-climate-footprint-report
[8] https://www.nature.com/articles/s43588-024-00712-6
[9] https://noharm-global.org/documents/health-care-climate-footprint-report
[11] https://www.who.int/news/item/02-11-2023-climate-change-and-noncommunicable-diseases-connections
บริษัท เวอร์ซุนิ (ประเทศไทย) จำกัด ผู้นำเข้า และจำหน่ายหม้อทอดฟิลิปส์อย่างเป็น ทางการ จัดงาน “ฟิลิปส์หม้อทอดที่ใช่ เหมือนเจอคู่ใจที่ชอบ” RapidAir Technology สิทธิบัตรเฉพาะของฟิลิปส์ ชวนพิสูจน์เทคโนโลยีแห่งความกรอบนอกนุ่มในที่มีเฉพาะในหม้อทอดฟิลิปส์ เทคโนโลยี RapidAir สิทธิบัตรแผ่นกระจายความร้อนดีไซน์รูปปลาดาว ที่ช่วยให้อาหารกรอบนอกนุ่มใน สุกทั่วถึง ลดน้ำมันได้สูงสุดถึง 90% (เทียบกับการทอดมันฝรั่งสดในน้ำมันท่วม) ทำให้การทำอาหารอร่อยเป็นเรื่องง่าย กรอบ อร่อย แต่ดีต่อสุขภาพกว่า ภายในงานพบกับแขกรับเชิญพิเศษ "แอฟ ทักษอร ภักดิ์สุขเจริญ" และ "นนกุล ชานน สันตินธรกุล" ที่มาร่วมพูดคุยเกี่ยวกับไลฟ์สไตล์ในการทำอาหาร พร้อมลงมือทำเมนูสุดพิเศษให้กับคนพิเศษ ร่วมพิสูจน์ความกรอบฟินในแบบหม้อทอดฟิลิปส์ ที่สามย่านมิตรทาวน์

นายวุฒิชัย รัตนสุมาวงศ์ Country Manager, Versuni (Thailand) Co, Ltd. กล่าวว่า “ฟิลิปส์ เป็นแบรนด์ผู้นำในการริเริ่มทำตลาดหม้อทอดไร้น้ำมัน ภายใต้ชื่อ Philips Airfryer โดยเริ่มวางขายในประเทศไทยตั้งแต่ปี 2554 โดยปัจจุบันผู้บริโภคคนไทยหันมาสนใจในเรื่องสุขภาพและความเป็นอยู่ที่ดี ผ่านการออกกำลังกาย รับประทานอาหารเพื่อสุขภาพ และทำอาหารเองมากขึ้น ส่งผลให้ยอดขายของหม้อทอดฟิลิปส์เติบโตอย่างต่อเนื่อง ซึ่งหม้อทอดฟิลิปส์ยังได้รับความนิยมไปทั่วโลกในฐานะเครื่องทอดอาหารไขมันต่ำอันดับ 1 ของโลก (ที่มา Euromonitor International Ltd. หมวดสินค้าหม้อทอดไร้น้ำมัน มูลค่าการขายปลีกข้อมูลปี 2566 จากการวิจัยที่ ดำเนินการในเดือนกุมภาพันธ์ 2567) ด้วยเทคโนโลยี RapidAir สิทธิบัตรเฉพาะของเฉพาะของฟิลิปส์ ที่ทำให้อาหารอร่อย กรอบนอกนุ่มใน สุกทั่วถึงโดยไม่ต้องใส่น้ำมัน ทำให้อาหารที่ได้อร่อยและดีต่อสุขภาพกว่า นอกจากนี้ยังใช้วัสดุ ที่ทนทาน ปลอดภัยกับอาหาร ผ่านมาตรฐานความปลอดภัยกับอาหารระดับโลกทั้งในยุโรป อเมริกา และแคนาดา เป็นการสะท้อนให้เห็นว่าเราใส่ใจในทุกรายละเอียด พร้อมฟังก์ชันที่ครบครันทำได้มากกว่าหม้อทอดสูงสุด 22 ฟังก์ชัน เพื่อตอบสนองความต้องการของผู้บริโภคในทุกกลุ่ม ไม่ว่าจะเป็นกลุ่มที่เป็น Serious Cooker หรือเป็น Casual Cooker รวมถึงผู้บริโภคที่สนใจหม้อทอดในระดับราคาที่แตกต่างกันให้เหมาะสมกับการใช้งานของแต่ละท่าน ซึ่งจะเห็นได้จากการพัฒนาสินค้าและผลิตภัณฑ์ของเราตลอดระยะเวลา 14 ปีที่ผ่านมา และเราจะยึดหลักการนี้ในการดำเนินธุรกิจต่อไป เพื่อให้สอดคล้องและตอบสนองวิสัยทัศน์ของบริษัทคือ Turn Houses into Homes หรือ เปลี่ยน บ้านของผู้บริโภคทุกท่านให้เป็นบ้านที่เปี่ยมด้วยความสุขทั้งร่างกายหรือจิตใจ เป็นบ้านที่อบอุ่น เป็นบ้านที่เต็มไปด้วย ความรัก”

สำหรับ RapidAir Technology เป็นสิทธิบัตรเฉพาะของหม้อทอดฟิลิปส์ โดยมีลักษณะเฉพาะเป็นแผ่นกระจาย ความร้อนที่มีฐานเป็นรูปปลาดาวซึ่งเป็นเทคโนโลยีที่ช่วยทำให้ร้อนเร็วและอาหารสุกอย่างทั่วถึง รสชาติอร่อยเหมือน ทอดในน้ำมัน กรอบนอกฉ่ำใน รวมไปถึงยังรีดไขมันส่วนเกินออกจากอาหารได้ สูงสุด 90% ช่วยให้คุณทำอาหารได้เร็วขึ้น 50% และประหยัดพลังงานสูงสุด 70% และยังใช้วัสดุที่ทนทาน ปลอดภัยกับ อาหาร โดยเฉพาะเมื่ออาหารโดนความร้อน ซึ่งต้องคำนึงถึงความปลอดภัยเป็นสำคัญ ถือว่าหม้อทอดเป็นหนึ่งใน นวัตกรรมที่โดดเด่นของฟิลิปส์ เพื่อช่วยดูแลด้านสุขภาพ นอกจากนี้ยังสร้างแรงบันดาลใจในการทำอาหารอร่อย ได้ง่ายๆแค่ ปลายนิ้วผ่านแอปพลิเคชัน HomeID (https://link.home.id/adKhtRDSGHb) มีสูตรอาหารกว่า 1,000 สูตรที่อร่อยและดีต่อสุขภาพจากเชฟและนักโภชนาการทั่วโลก รวมทั้ง เคล็ดลับการทำอาหาร และอื่นๆ อีกมากมายที่เหมาะกับหม้อทอดของคุณโดยเฉพาะ ใครๆก็สามารถทำอาหารอร่อยได้ง่ายๆ แม้ไม่เคยใช้หม้อทอดมาก่อน

ภายในงานพบไฮไลท์พิเศษจากนางเอกสาวสายหวาน "แอฟ ทักษอร ภักดิ์สุขเจริญ" ที่ควงคู่มากับพระเอกรุ่นน้องคนสนิท "นนกุล ชานน สันตินธรกุล" ที่มาร่วมแชร์ทริค และประสบการณ์ในการทำอาหาร พร้อมโชว์ลีลาการเข้าครัวด้วยหม้อทอดไร้น้ำมัน Philips AirFryer หม้อทอด 2 ตะกร้า ให้ทั้งคู่ร่วมกันรังสรรค์สุดยอดเมนูกรอบอร่อยทั้งอาหารคาวและอาหารหวานได้ในเวลาเดียวกัน ไม่ว่าจะเป็น ข้าวมันไก่ทอด และพายสตรอเบอรี่ ให้กับแฟนๆ ผู้โชคดีภายในงานขึ้นมาร่วมพิสูจน์ความอร่อย กรอบนอกนุ่มใน ชิมรสชาติ รับความสุข ความอร่อย และความฟิน กลับบ้าน

ที่สุดแห่งความกรอบ อร่อยกรอบนอก นุ่มใน สุกทั่วถึง ได้ง่ายๆทุกมื้อ หม้อทอดตัวจบต้องหม้อทอด Philips AirFryer ที่มี RapidAir Technology เท่านั้น นวัตกรรมสุดล้ำแบบนี้ เป็นเจ้าของก่อนใครได้ที่ Central, Robinson, Homepro, Powerbuy ช่องทางออนไลน์ Lazada, Shopee และร้านค้าตัวแทนอย่างเป็นทางการ สามารถดูข้อมูลเพิ่มเติมที่เว็บไซต์ www.philips.co.th และ Facebook: Philips Home Living